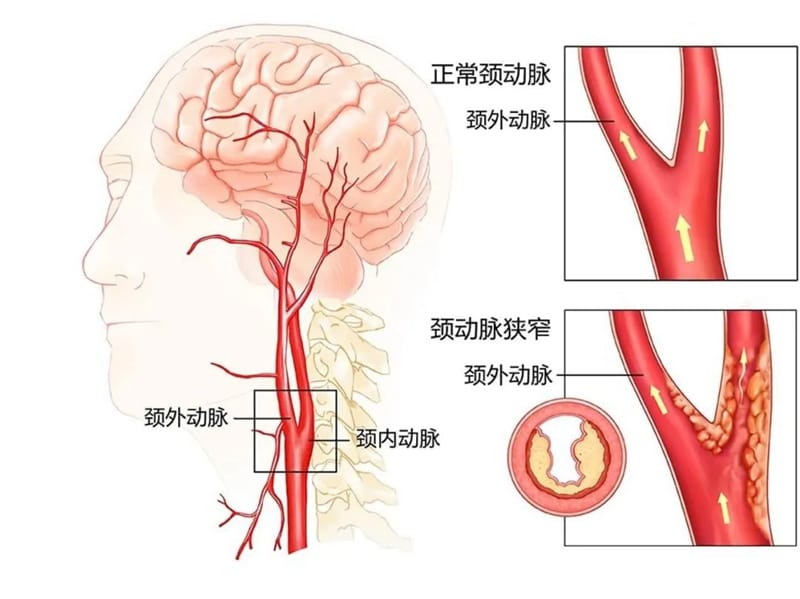
病人:“医师,我检查出颈内动脉狭窄,现在也吃得、动得,需要处理吗?”
黔西南州人民医院神经外科主任、主任医师刘龙生:“肯定需要规范治疗”。
刘龙生:颈动脉是心脏向大脑供血的主要血管。颈动脉狭窄多是由于颈动脉的粥样斑块。颈动脉狭窄性病变和脑缺血性卒中的关系非常密切。举个例灌溉稻田的沟渠堵塞了,部分禾苗就要枯萎,如果全部堵塞了禾苗就会全部枯死。同样的道理颈动脉狭窄了就会导致脑供血不足,严重者则达到脑梗死。脑梗死没有及时的处理将会对病人及家庭带来灾难性的打击。
文献表明,颈动脉狭窄程度>75%的患者中,1年内发生卒中的可能性为10.5%,5年内为30%~75%;颈动脉狭窄程度在70%~90%且合并脑缺血的患者中,1年内将有26%~28%发生卒中。由此可见,颈动脉狭窄性病变和脑缺血性卒中密切相关。
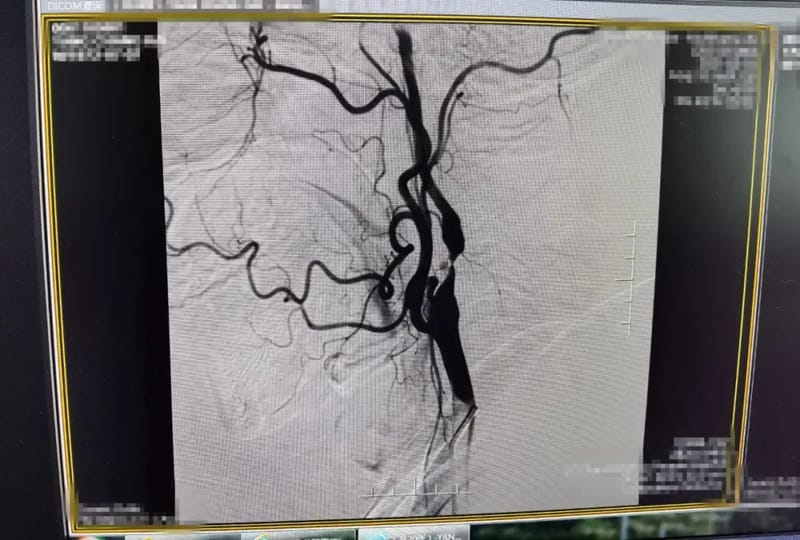
术前造影颈内动脉严重狭窄
人们逐渐认识到,导致缺血性脑卒中的重要原因之一是颈动脉斑块,颈动脉狭窄,并开始注重对这一疾病的筛查和早期干预治疗。目前,美国已建成脑卒中移动筛查网络,每年开展颈动脉内膜剥脱手术(CEA)约20万例,中风的死亡率大幅度下降。而我国目前开展CEA手术比例不到2%,因老百姓对此类手术不理解、恐惧、以及不能带来立竿见影的疗效,不能接受此类手术,仍然需要更大规模的宣传和普及,让患者、家属、医生和医疗卫生相关人员都充分认识到颈动脉系统疾病和卒中间的关系,充分认识到早期干预治疗的重要性。
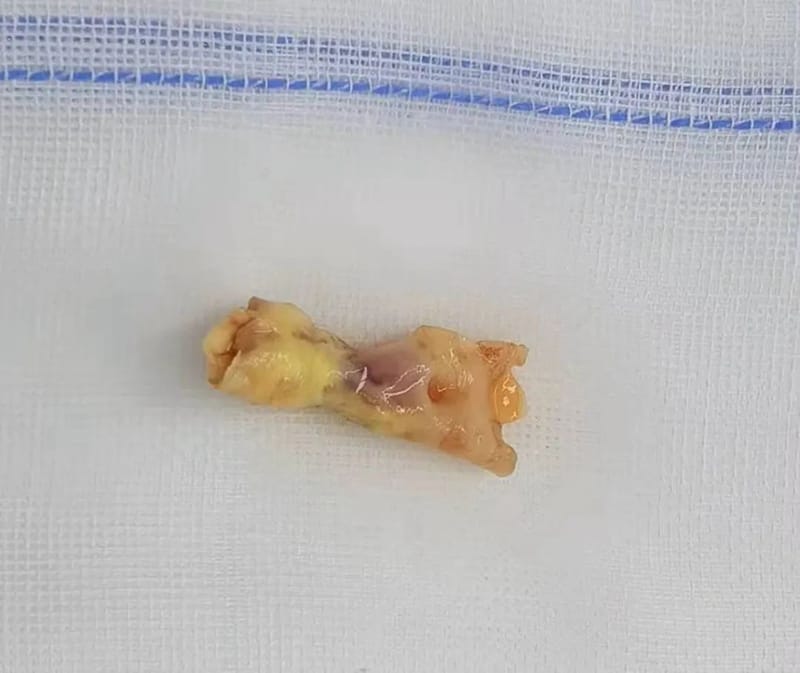
术中取出来的斑块
近几年,我国专家在脑中风筛查及干预试点中发现,许多病人由于颈动脉狭窄引致的中风体征,如肢体活动障碍、失语、听力减退甚至丧失、视网膜或黄斑病变以及视力明显下降等,在颈动脉狭窄解除后,均得到了明显改善或恢复。核磁共振脑灌注影像上更是可以清晰地反应出缺血灌注区域在解除颈动脉狭窄后,重新恢复灌注的影象。
通过对颈动脉状况的筛查,既可对狭窄不其严重的患者及早给以行为指导或药物干预,延缓其狭窄进展,又可对狭窄严重的患者采取介入或手术治疗,去除其发生中风的病源,减少中风的发生。
颈动脉筛查的方法比较简便,是一种非创伤性且费用不高的检查。狭窄严重的患者通过颈部听诊就可发现,使用颈部B超检查可发现绝大部分狭窄患者,并可判定其狭窄程度。
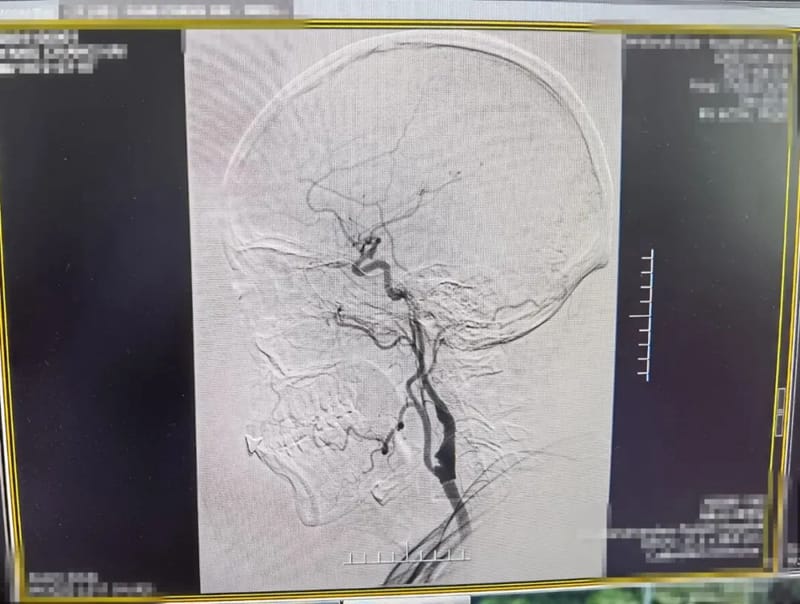
术后造影颈内动脉狭窄明显改善
进一步的检查可以进行CT血管造影、核磁共振检查,或直接进行血管造影,以便明确狭窄的程度、范围,还可以对斑块的性质进行判别,早期发现不稳定的斑块,及时处理,预防更严重的血管事件或卒中的发生。
颈动脉狭窄的主要危险因素有:高血压、高血脂、高血糖、长期吸烟史、长期大量饮酒等等,过去严重颈动脉狭窄者几乎都在60岁以上,但近来40多岁乃至年纪更轻的病人越来越多。一般认为,颈动脉狭窄的年轻化与高血压、糖尿病、动脉硬化年轻化有关,与情绪、生活和工作压力有密切关系。因此,45岁以上、具有以上两项危险因素者应接受颈动脉筛查。
术后患者恢复良好
从上述颈动脉狭窄的危险因素看,它们和卒中具有相同的危险因素,反过来更说明颈动脉狭窄性病变和卒中间的密切关系。这些危险因素包括高血压病、糖尿病、血脂异常,或是说高脂血症,这三条又被称为代谢综合征。危险因素还包括吸烟、酗酒、肥胖、年龄。
对于存在颈动脉硬化或狭窄甚至闭塞、有卒中危险的患者来说,降糖、降脂、降压是重要的预防措施:同时要治疗原发病,控制肥胖、酗酒、抽烟等危险因素:稀释血液、预防血栓形成,即进行抗血小板治疗。
我院神经外科目前已经成熟开展此项技术,通过术后随访术后患者卒中发生率或者是再发生率(有的手术病人为卒中后手术的)为零。欢迎广大患者到院咨询,早期干预颈动脉狭窄降低卒中发生率提高生存质量。

科普专家

刘龙生 神经外科主任,主任医师,中国研究型医院神经重症委员。2017—2018入选黔医人才计划,于中国神经外科殿堂级医院天坛医院访问学习并以优秀成绩结业,同年入选中国研究型医院神经重症委员。返院后逐步将大体神经外科带入显微神经外科,开展了多部位显微镜颅内肿瘤切除,脑血管畸形团块切除,神经内镜下颅底中线区肿瘤切除,脊柱脊髓疾病的手术治疗,以及三叉神经痛的多选择性治疗。
Copyright 黔西南布依族苗族自治州人民医院 All Rights Reserved.
黔ICP备17001746号-1 黔ICP备17001746号-9贵公网安备 52230102000043号